



El hombre pertenece a los vertebrados, que son un grupo de animales con un esqueleto interno articulado, que actúa como soporte del cuerpo y permite su movimiento. Tienen las siguientes características:
a) Poseen columna vertebral formada por una serie de piezas articuladas llamadas vértebras, que les permiten ciertos movimientos y les dan flexibilidad.
b) El cuerpo está dividido en cabeza, tronco y extremidades.
c) Hay individuos machos e individuos hembras, es decir, el sexo está diferenciado.
Los vertebrados se clasifican en cinco grupos:
I. Mamíferos.
II. Aves.
III. Peces.
IV. Anfibios.
V. Reptiles.
MAMÍFEROS
Mamíferos (palabra que proviene del griego: mamas = tetas; iferos: yo llevo) es el nombre común que se aplica a cualquier animar de sangre caliente, a la que también pertenece el hombre.
Pueden vivir en la tierra, en el agua o volar, y se caracterizan porque las madres alimentan a sus crías a través de las mamas.
Son los animales más complejos y evolucionados, pero son los que dependen más tiempo de la madre para adquirir conocimientos propios de esa especie. Es decir, que nacen inmaduros, siendo en el hombre en el que más se destaca esta particularidad.
Características principales de los mamíferos:
1. Son vertebrados, es decir poseen una columna vertebral.
2. Son de sangre caliente, de temperatura constante.
3. Las madres están provistas de glándulas mamarias que suministran leche a sus crías.
4. La boca está rodeada de labios para poder mamar.
5. Presentan abundantes glándulas (sebáceas, sudoríparas y olorosas) y, generalmente, abundante pelo que mudan periódicamente.
6. Casi todos tienen dientes para masticar los alimentos.
7. Tienen respiración pulmonar.
8. La circulación es doble (pulmonar y general).
9. La mayoría son vivíparos: el embrión se desarrolla dentro de la madre y se nutre a sus expensas a través de la placenta.
Siendo el hombre un mamífero, y atendiendo los conceptos anteriores, se deduce la necesidad de amamantar al recién nacido para permitir su sobrevida y desarrollo.
¿Por qué amamantar? Éstas son las causas más importantes:
Al margen de ser el mejor alimento que un lactante puede recibir en sus primeros meses de vida, la OMS (Organización Mundial para la Salud) incluye, entre otros beneficios, la reducción del riesgo de padecer diarreas, deshidratación, neumonía, otitis, infecciones urinarias y procesos alérgicos.
Un estudio publicado recientemente demostró que alimentar a los bebés con leche materna puede incrementar su coeficiente intelectual e inteligencia en forma significativa. Los niños que se habían alimentado con pecho de forma prolongada (mínimo seis meses), mostraban un nivel más alto de inteligencia verbal-lingüística a los 3 años, y a los 7 un nivel intelectual superior a los que no habían sido amamantados.
Todas las buenas razones para darle leche materna al bebé, se pueden resumir en el siguiente listado:
• La leche es gratis.
• Es portátil.
• Es fresca y está siempre disponible.
• Tiene la temperatura perfecta.
• No es necesario esterilizar biberones.
• Le ayuda a la madre a recuperar la figura que tenía antes de quedar embarazada.
• Es relajante, debido a las hormonas que se producen al amamantar.
• Evita hemorragias después del parto.
• Disminuye el riesgo de cáncer de mama.
• Beneficia al sistema inmune del bebé.
• Beneficia el desarrollo cerebral del bebé.
• Beneficia la salud del bebé.
• Previene el riesgo de obesidad a largo plazo.
• Previene infecciones.
• Previene alergias.
• Fortalece el vínculo madre-hijo.
Por éstos y otros motivos se concluye que “la alimentación a pecho es el mejor regalo que una madre puede brindarle a su hijo”
Otras consideraciones:
1. Se debe tratar de postergar lo que más se pueda la complementación con leche de fórmula.
2. Si la mamá siente que le cuesta mucho amamantar, o que definitivamente no puede, debe hablar con el pediatra para que le recomiende la mejor opción para el bebé.
3. La madre que sienta pudor por amamantar en público puede cubrir su seno y la carita del bebé mientras lo alimenta.
4. Se deben usar corpiños cómodos e incluso hay algunos especialmente diseñados para amamantar.
5. Es importante adquirir ropa que sea fácil de quitar cada vez que amamante.
6. No se debe usar perfumes, ya que el bebé se tranquiliza si siente el olor de su madre.
7. Si sale mucha leche y el niño se ahoga al beber, su madre debe recostarse.
8. Si la madre piensa volver pronto a trabajar, debe comenzar a extraerse leche a partir de los 45-60 días del parto para ofrecérsela en un biberón dos o tres veces por semana, así se va a acostumbrando y se evita que luego lo rechace.
9. Para cumplir correcta y fácilmente lo detallado en el punto anterior se debe adquirir un buen extractor de leche,
10. Si se alternan las tomas, es decir que lacta de un pecho por vez, se puede usar alguna señal para recordar de qué lado le toca.
Algunos mitos sobre la lactancia:
• Amamantar a un bebé es doloroso: la lactancia materna no tiene por qué ser dolorosa. Si hay problemas para amamantar se debe pedir ayuda al Ginecólogo.
• Si la mamá está triste la leche no sale bien: es cierto, si está angustiada, estresada o triste, puede que la leche no salga con abundancia, por lo que siempre es mejor relajarse antes de alimentar, estar tranquila y en paz. Se debe tener en cuenta que el hijo es un gran receptor del ánimo materno, y también padecerá esas angustias y tristezas.
• Los bebés necesitan tomar agua en climas cálidos: la leche materna es suficiente, pero seguramente habrá que alimentarlo más seguido porque sentirá sed. No obstante, en esas situaciones también se le puede dar pequeñas cantidades de agua.
• Las mamás con pechos más grandes tienen más leche: la producción de leche no siempre está relacionado con el tamaño de los pechos. Pero si los tiene pequeños y siente que no sale tanta leche deberá alimentarlo con más frecuencia.
• Es más cómodo dar el biberón que amamantar al bebé: la lactancia es un proceso mucho más fácil que preparar biberones, además de ser más barato, más higiénico y mucho más sano para madres e hijos.
• La mamá debe tomar vitaminas durante los meses de lactancia: algunos médicos recomiendan que tomen suplementos vitamínicos y de calcio durante la lactancia. No obstante, con una dieta variada, balanceada y suficiente no serían necesarios otros aportes.
• La leche de fórmula es igual a la leche materna: no es cierto. La leche materna contiene todos los nutrientes que un bebé necesita, y la leche de fórmula es una gran opción para las mujeres que no pueden amamantar, pero no es un sustituto exacto del alimento natural. La lactancia materna no sólo cumple una función alimenticia, sino que también sirve para crear muy fuertes lazos afectivos entre madre e hijo, además de ser un importante factor contra las enfermedades del niño.
• Las mamás con pezones invertidos no pueden amamantar a sus hijos: las mujeres con pezones invertidos pueden amamantar. Quien tenga esa condición deberá buscar un consejero de lactancia que le enseñe las técnicas para lograrlo.
• Si la mamá está tomando algún medicamento no puede amamantar a su bebé: puede ser verdad. Si bien la mayoría de las medicinas que se indican a las madres son inofensivas para el bebé, antes de recibir cualquier medicamento se debe consultar al especialista.
• El calostro no es suficiente alimento y hay que suplementar con leche de fórmula: El calostro de la mamá es exactamente lo que su hijo necesita en sus primeras horas de vida. Lo más importante en esta etapa es que el bebé aprenda una buena técnica de succión.
• No es posible embrazarse mientras se amamanta: es muy común oír que cuando se está amamantando no puede quedar embarazada, lo que es verdad solo parcialmente. La lactancia continuada e ininterrumpida causa la ausencia de la ovulación y la menstruación de forma natural, ya que las hormonas que se originan impiden la ovulación. Esto suele suceder cuando el bebé solo recibe leche materna, sobre todo al principio, cuando las tomas son más frecuentes. Pero si se introducen otros alimentos y se reducen el número de tomas, la mujer comienza a ovular y puede quedar embarazada.
• Los primeros 10 minutos de lactancia son suficientes para que los bebés obtengan los nutrientes necesarios: es cierto. Está probado que en los primeros 10 minutos la leche que sale contiene todo el alimento que un niño necesita. Sin embargo, esta no es una regla general, ya que no todos los bebés son iguales ni todas las madres producen la misma cantidad ni calidad de leche.
• Tomar agua de anís o de hinojo, leche, etc. favorece la producción de leche: lo cierto es que durante la lactancia hay que tomar mucho líquido, básicamente agua, y evitar el consumo de alcohol, bebidas muy azucaradas y el exceso de cafeína.
• Hay bebés que son alérgicos a la leche de la mamá: es posible que exista alguna proteína de su leche que origine un proceso alérgico en el bebé. Si el lactante rechaza el pecho, o tiene reacciones adversas cuando se alimenta, debe consultar de inmediato con su pediatra.
• El bebé usa el pecho de chupete: debemos saber que el recién nacido no pide lo que no necesita, por lo cual si demanda el pecho es porque desea estar contenido y seguro, que es lo que lo calma. En realidad, cuando le damos el chupete lo que hacemos es reemplazar el pezón.
• Después de los 6 meses la leche materna ya no le sirve al bebé: hasta esa edad la leche de su madre cubre la totalidad de las necesidades nutricionales del niño, y desde el 7mo mes en adelante cubrirá un porcentaje importante (puede llegar hasta el 40 %) de los requerimientos de alimentación. Por tal motivo la OMS recomienda lactancia materna exclusiva como mínimo hasta los 6 meses, y a partir de esa edad, con la correspondiente introducción de semisólidos, sugiere continuarla hasta los dos años.
• Si el bebé duerme debo despertarlo para que tome leche: la recomendación general, durante los primeros meses, es que si el bebé pasa más de 3 horas sin comer se lo debe despertar. No obstante, será el pediatra quien indique cuánto se lo puede dejar dormir, teniendo en cuenta que durante la noche es preferible que el niño, al igual que toda la familia, disfrute de un sueño sin interrupciones.
• El bebé debe tomar leche a libre demanda (cuando él lo pida): este es un tema controversial: hay quienes dicen que los bebés deben tener horarios desde muy temprano, y otros opinan lo contrario, dado que si el bebé tiene hambre se debe cumplir con sus expectativas. Las dudas deberán ser aclaradas por el pediatra.
• Se me lastiman los pezones porque tengo la piel sensible: si bien es verdad que algunas mujeres tienen la piel más sensible que otras, el tema de las grietas en los pezones suele depender de una incorrecta técnica de succión. Es importante que el niño se prenda al pecho tomando no solo el extremo del pezón sino que dentro de su boca quede la mayor cantidad posible de aréola.
• La mamá debe lavar los pezones después de amamantar al bebé: aunque no se considera fundamental hacerlo, es necesario mantener el corpiño perfectamente limpio y evitar que el polvo ambiental, suciedad o insectos tengan contacto con los pechos.
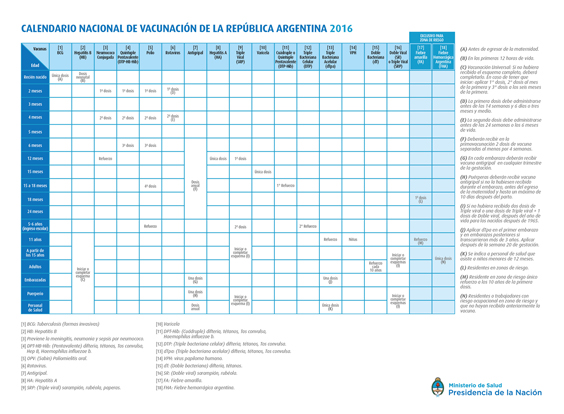
El dengue es una enfermedad infecciosa causada por el virus del dengue, del género flavivirus, y que es transmitida por mosquitos, principalmente por el mosquito Aedes aegypti.
La infección causa síntomas gripales, pero en ocasiones evoluciona hasta convertirse en un cuadro potencialmente mortal, llamado dengue grave o dengue hemorrágico. Tanto la fiebre como el dengue hemorrágico son causados por este virus, del cual se han descrito 4 serotipos distintos, cada uno con propiedades para producir la enfermedad.
Es una enfermedad muy extendida, ya que todas las regiones tropicales y subtropicales del planeta la padecen
Transmisión:
El vector principal del dengue es la hembra del mosquito Aedes aegypti infectada, quien transmite los virus a los seres humanos por medio de la picadura.
Este mosquito es una especie principalmente diurna, con mayor actividad a media mañana y poco antes de oscurecer, que vive y deposita sus huevos en el agua, donde se desarrollan la larvas, a menudo a los alrededores o dentro de la misma casa, en jarrones, tarros, neumáticos viejos y cualquier objeto que pueda tener agua estancada, por lo que se suele afirmar que el mosquito que nos pica es el mismo que nosotros hemos criado.
El dengue también se puede transmitir por vía sanguínea, es decir por la sangre o sus derivados contaminados y por la donación de órganos. El contagio vertical (de la madre al hijo) durante la gestación o en el parto, también han sido descritas.
Las personas infectadas son los portadores y multiplicadores principales del virus, y los mosquitos se infectan al picarlas. Tras la aparición de los primeros síntomas y entre los 4 y los 12 días siguientes las personas infectadas pueden transmitir los virus a los mosquitos Aedes.
Patogenia:
Cuando un mosquito infectado que lleva el virus del dengue pica a una persona, el virus entra en la piel junto con la saliva del mosquito y se une y entra en los macrófagos donde se reproduce mientras éstos viajan por todo el cuerpo. Los macrófagos (gran comedor) o fagocitos son células inmunitarias cuya función principal es la de fagocitar todos los cuerpos extraños que se introducen en el organismo, como las bacterias y las sustancia de deshecho de los tejidos.
Cuando los virus se introducen en los macrófagos éstos responden produciendo proteínas de señalización e inflamación para activar el sistema inmune, como quininas e interferón, los cuales son los responsables de los síntomas, como la fiebre, el dolor y los demás síntomas gripales. Como vemos, el virus no es directamente el agente lesivo, sino que los síntomas son debidos a la respuesta inmune del organismo.
En las formas graves, otros órganos pueden verse afectados, como el hígado y la médula ósea, situaciones que se presentan cuando existe una segunda exposición a un serotipo diferente del dengue de la primera exposición. Además, éstas formas graves, suelen producir una disfunción de los endotelios (tejido que cubre la cara interna de todos los vasos sanguíneos), responsables de las hemorragias.
Por lo expuesto, se puede afirmar que la prevención y el control del dengue dependen exclusivamente de las medidas eficaces de lucha contra el vector transmisor: el mosquito.
Cuadro clínico:
La enfermedad, a pesar de ser una sola, tiene dos formas de presentación: dengue y dengue grave.
En el dengue, el 80 % de los casos aproximadamente, aparece solo un cuadro gripal después de un período de incubación de 2 a 8 días, por lo que la enfermedad suele ser leve o pasar desapercibida. No obstante, el cuadro clínico de la fiebre dengue y la presentación de las diversas manifestaciones y complicaciones de la enfermedad varía de un paciente a otro por lo que podemos observar, dolores de cabeza y dolor intenso en las articulaciones (artralgia) y músculos (mialgia), por lo que al dengue también se la ha llamado “fiebre rompehuesos” (aunque los mismos no se rompan), inflamación de los ganglios linfáticos y erupciones puntiforme en la piel de color rojo brillante (petequias), que suelen aparecer en las extremidades inferiores y el tórax desde donde se extiende para abarcar gran parte del cuerpo.
Las formas graves de dengue se caracterizan por aumento en la permeabilidad capilar, por lo que parte del líquido, y proteínas de la sangre se extravasan al tejido extracelular, a lo cual se le suman problemas de coagulación, a la vez que se produce la necrosis de células infectadas, todo lo cual es causado por la respuesta inmune frente al virus.
Otras manifestaciones menos frecuentes incluyen:
• Gastritis.
• Estreñimiento o diarrea
• Náuseas y vómitos.
• Complicaciones renales y hepáticas.
Los signos de alarma en un paciente con dengue que pueden significar un colapso circulatorio inminente, incluyen:
• Distensión y dolor abdominal
• Sangrado de la nariz.
• Gingivitis o sangrado de las encías.
• Frialdad de manos y pies y palidez extrema.
• Sudoración profusa.
• Somnoliencia e irritabilidad.
• Taquicardia e hipotensión arterial.
• Convulsiones.
• Dificultad respiratoria.
• Edemas periféricos.
• Trombocitopenia (disminución de las plaquetas en sangre).
• Manifestaciones de daño de órgano (hepatopatías, miocarditis, endefalitis, etc)
Diagnóstico:
Para facilitar los diagnósticos debemos tener en cuenta algunos criterios:
I) La definición de caso probable de dengue tiene los siguientes criterios: fiebre de hasta 7 días de duración sin una causa aparente que la origine, asociado a la presencia de dos o más de los siguientes síntomas o signos:
• Cefaleas.
• Dolor retroocular
• Mialgias
• Artralgias
• Postración.
• Exantema.
• Hemorragias leves.
II) La definición de dengue grave se agrega:
• Hemorragias severas que conducen al shock o acumulación de líquidos entre los tejidos (edemas).
• Dificultad respiratoria.
• Afectación severa de órganos: hígado, corazón, cerebro etc.
Diagnóstico de laboratorio:
I) Métodos directos:
• aislamiento viral: realizado con una prueba en el suero durante las primeras 72 horas.
• RCP: detección del ácido nucleico.
• NS1: detección de una proteína de la cápsula viral.
II) Métodos indirectos: IGM dengue: detección del anticuerpo en sangre. Debe realizarse después del quinto día de la enfermedad.
III) Otros hallazgos de laboratorio:
• Leucopenia (disminución de los glóbulos blancos).
• Trombocitopenia (disminución de las plaquetas).
• Hipoalbuminemia (disminución de las albúminas sanguíneas).
• Aumento del hematocrito (porcentaje de glóbulos en sangre) como consecuencia del sangrado y extravasación de líquidos.
Tratamiento:
No existe una vacuna ni un tratamiento especifico para esta enfermedad, pero si uno basado en las manifestaciones clínicas y las nuevas guías de la OMS que establecen tres grupos terapéuticos:
• Grupo A: pacientes que pueden ser enviados a su casa porque no tienen alteración hemodinámica, no pertenecen a un grupo de riesgo ni tienen signos de alarma. El manejo se basa en el aumento de la ingesta de líquidos orales y tratar el dolor y la fiebre. Es importante que no se administre aspirinas y otros antiinflamatorios no esteroides los que pueden producir o incrementar la hemorragia. En su lugar debe administrarse paracetamol.
• Grupo B: pacientes con signos de alarma o pertenecen a grupos de riesgo. Requieren hospitalización de no menos de 72 horas para reponer líquidos endovenosos, monitoreo estricto de signos vitales, diuresis y medición del hematocrito.
• Crupo C: pacientes con diagnóstico de dengue grave, que requieren se internados en una Unidad de Cuidados Intensivos.
Medidas preventivas y profilaxis:
1. La eliminación del mosquito Aedes aegypti es la primera y principal herramienta para prevenir la enfermedad.
2. Asimismo, se debe impedir la reproducción del mosquito, para lo cual es fundamental evitar la permanencia de aguas estancadas dentro y fuera de la casa y tapar correctamente aquellos contenedores de agua que no puedan evitarse. Recordar que es en el agua donde las hembras de los mosquitos ponen sus huevos y se reproducen
3. Se debe proceder a efectuar la consulta médica ante la aparición de los primeros síntomas que hagan sospechar la infección con el virus del dengue.
4. Es fundamental aislarse del mosquito, teniendo especial énfasis en los cuidados que deben brindarse a los niños más pequeños y aquellas personas convalecientes (grupo de riesgo)
5. Es primordial la instalación de mallas metálicas en puertas y ventanas exteriores que impidan el ingreso de los mosquitos a la vivienda.
6. Es asimismo importante usar de gacevos de tela mosquitera o tul sobre las cunas y camas para evitar las picaduras de los mosquitos.
7. Dado que el mosquito Aedes aegypti es de hábitos diurnos el uso de repelentes contra los mosquitos deben aplicarse durante el día en las zonas cubiertas o no cubiertas por la ropa.
8. Si padece o cree estar afectado por el virus del dengue no se automedique con aspirinas.
Recordar que: La prevención y el control del dengue dependen exclusivamente de las medidas eficaces de lucha contra el vector transmisor: el mosquito.
